Паратонзиллярный абсцесс — это острое воспаление лимфоидной ткани и местных структур глоточной области с постепенным гнойным расплавом инфильтрата. Заболевание всегда имеет инфекционное происхождение и грозит тяжелыми осложнениями. Необходимо специальное лечение.
У расстройства есть и другие названия. Это острый паратонзиолит или флегмонозная ангина.
Как правило, нарушение развивается у пациентов с хроническими воспалениями глоточной области. В том числе с латентными формами тонзиллита. Основной контингент пациентов — это молодые люди от 18 до 40 лет. Бывают и исключения.
Примерно в 10% случаев паратонзиллярный абсцесс развивается повторно, по нескольку раз. Частота обострений зависит от индивидуальных особенностей организма. В среднем, речь идет о 1-2 повторениях патологического процесса в год, что очень много.
Паратонзиллярный абсцесс имеет собственный код по МКБ-10 — J36. Несмотря на это, заболевание редко встречается в изолированной форме. В основном, оно имеет вторичное происхождение. То есть проявляется на фоне прочих патологических процессов. Будь то тонзиллит, фарингит или иные болезни.
Лечением занимается специалист по отоларингологии. Применяют как медикаментозные, так и хирургические методики.
Содержание
Механизм развития и причины
В основе происхождения абсцедирующего процесса лежат две группы факторов.
- Инфекционное поражение глоточной области. Как правило, расстройство развивается постепенно. Все начинается с острого воспаления. Какого именно происхождения — зависит от случая. Но чаще всего он имеет бактериальный генез.
Возбудителями выступают стафилококки и стрептококки, оба — представители гноеродной или пиогенной флоры.
С течением времени возможно становление собственно самого гнойника, абсцесса. Обычно на фоне ослабления местного и общего иммунитета.
- Застойный процесс. Этот механизм примерно такой же, но проходит больше этапов в своем развитии. Еще до становления инфекционного расстройства, наблюдается нарушение местного иммунитета.
Организм не способен сопротивляться негативному влиянию. Затем, как только развивается венозно-лимфатическое нарушение, повышается вероятность тонзиллита, острой ангины.
Если состояние продолжается достаточно долго, не миновать хронизации патологии. А это — прямой путь к развитию осложнения.
Паратонзиллит складывается в 7 этапов. Процесс возникает таким образом:
- Появляется расстройство местного кровообращения.
- Из-за этого, снижается интенсивность работы локального иммунитета. Организм оказывается неспособен сопротивляться влиянию бактерий, вирусов и грибков.
- Развивается воспалительный процесс. В основном — инфекционного рода.
- Отсюда отечность, еще большее ослабление защитных сил организма.
- Если лечение недостаточное или вообще отсутствует, тонзиллит хронизируется. Становится постоянным спутником человека.
- Латентные формы воспалительного процесса при частых рецидивах повышают вероятность осложнений.
- В определенный момент возможно развитие паратонзиллярного абсцесса. Это не обязательно, но такое вполне вероятно. Насколько вероятен подобный сценарий — зависит от индивидуальных особенностей организма.
Как правило, гнойное поражение глотки развивается в первые несколько лет от постановки диагноза. Если коррекция достаточная, это единственный эпизод вообще.
Когда лечение неэффективно или начато поздно, велика вероятность повторения событий и очередного формирования паратонзиллярного гнойника.
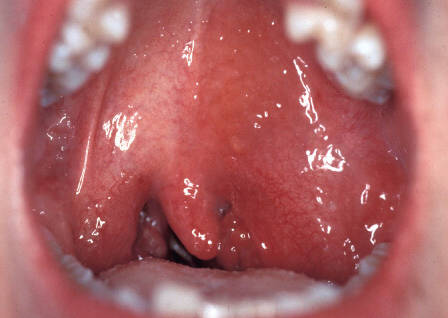
Околоминдальный абсцесс развивается как исход воспалительного состояния, тонзиллита. Но на этом перечень причин не заканчивается.
Факторы становления болезни можно разделить на две группы.
Собственно, попадание в организм и влияние на глотку опасных инфекционных агентов. Каких именно — зависит от характера воспаления.
Как правило, речь идет о следующих инфекциях:
- Вирусы гриппа и парагриппа. Классические возбудители ОРВИ.
- Герпетические структуры. Штаммы первого и второго типов. Реже — прочие. У детей возможно влияние герпеса третьей формы (вирус Варицелла-Зостер), который обычной провоцирует ветряную оспу.
- Стафилококки. Основа патологического состояния. Именно они чаще всего вызывают расстройство воспалительного рода, паратонзиллярный абсцесс.
По распространенности и обширности влияния с ними могут поспорить разве что следующие представители пиогенной флоры.
- Стрептококки. Вызывают опасные и сложные формы абсцессов. Без достаточного лечения очень быстро провоцируют хронизацию расстройства с регулярными обострениями в дальнейшем.
- Грибковая флора. Нечастый вариант возбудителя. Относятся к условно-патогенным микроорганизмам. То есть пока тело достаточно активно сдерживает натиск, иммунитет работает, все в порядке. Но стоит защитным силам дать сбой, как патологический процесс становится актуальным.
- Встречаются и другие возбудители. В том числе пневмококки, гемофильная палочка хламидии, микоплазмы. Но они не столь распространены.
Вторая группа факторов, это те моменты, которые повышают вероятность развития паратонзиллярного абсцесса.
Среди таковых:
- Переохлаждение. Как общее, так и местное. Например, при употреблении холодных напитков в жаркое время года.
- Курение. Потому как горячий табачный дым раздражает слизистые оболочки глотки и полости рта.
- То же самое касается потребления спиртного. Этанол обжигает нежные ткани, влияет негативно.
- Наличие очага хронической инфекции в организме. Классический вариант — это кариозные зубы, гингивит и прочие проблемы с деснами.
Факторы риска повышают вероятность проблемы. Но точно сказать, насколько — невозможно. Причины абсцесса миндалин всегда инфекционные, также связанные со снижением местного и общего иммунитета пациента.
Классификация
Подразделить состояние можно по нескольким основаниям.
По точной локализации и распространенности:
- Передний или передневерхний абсцесс (он же перитонзиллярный). Когда поражение затрагивает пространство выше миндалины, между ее капсулой и верхней частью небно-язычной (передней) дужки. Согласно статистической информации, эта разновидность встречается особенно часто и составляет почти 70% от общей массы клинических случаев.
Супратонзиллярный паратонзиллит сопровождается видимой и хорошо заметной симптоматикой. Его трудно не обнаружить. Благодаря яркой клинике, пациент рано обращается к врачу и проходит своевременную диагностику.
- Задняя разновидность. Узловое включение гнойного характера затрагивает заглоточную область позади миндалины. При визуальном осмотре зева возможны проблемы с визуализацией гнойника.
Приходится более тщательно осматривать глотку, обращать внимание на косвенные признаки состояния: покраснение, отечность, рыхлую структуру горла. Это состояние встречается еще в 10-15% клинических ситуаций.
- Нижний паратонзиллярный абсцесс. Нечастый «гость» в организме пациента, встречается всего в 5% случаев. Сопровождается постепенным нарастанием симптоматики, но такой же яркой клиникой.
- Боковая локализация (право- и левосторонняя). Составляет остальную часть клинических ситуаций. Не представляет трудностей в плане диагностики. Выглядит, как припухлость слева или справа.
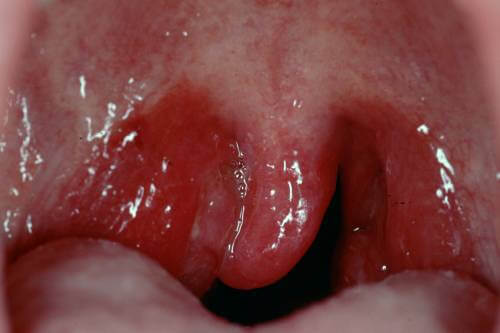
По происхождению:
- Бактериальная форма. Провоцируется стафилококками и стрептококками. Представителями гноеродной флоры. Встречается особенно часто.
При таком происхождении расстройства повышается вероятность осложнений. Раннего самопроизвольного вскрытия абсцесса можно не ждать до 10-15 дня. Это опасно. Необходимо хирургическое лечение.
- Вирусные формы. Наиболее легкие в плане течения. По крайней мере, в большей части случаев. Сопровождаются быстрым прогрессированием, стремительным развитием патологического процесса.
Разрешение паратонзиллярного абсцесса столь же активное. Наблюдается на 7-10 день от начала расстройства.
- Грибковые разновидности. Наиболее опасны. Поскольку помимо собственно гнойника, вызывают разрушение тканей глотки из-за особенностей прорастания, жизненного цикла грибка.
Как правило, абсцесс сам не вскрывается, продолжает распространение по тканям. Необходимо срочное хирургическое лечение.
По стадии формирования:
- Отечный этап. Симптоматики как таковой еще нет. Возможны легкие болевые ощущения в области горла. Продолжается до нескольких суток. При грамотном подходе к лечению болезнь может остановиться на этой стадии.
- Инфильтрационный этап. Развивается ближе к концу первой недели воспалительного процесса. Сопровождается образованием уплотнения в месте будущего гнойника, отечностью, болями и покраснением. Повышается температура тела.
Примерно в 10% случаев состояние протекает без видимой клиники. Это проблема, поскольку расстройство продолжает тихо прогрессировать. Однако постановка диагноза на этом жэтапе происходит в 15-25% случаев.
- Абсцедирующая стадия. Формируется на 5-8 день развития инфильтрационных изменений. В области поражения образуется капсула, заполненная гнойным содержимым. Клиническая картина становится явной.
По тяжести расстройства:
- Легкий абсцесс.
- Умеренное состояние.
- Выраженная форма.
Критерии выделения сложности нарушения — это количество симптомов и интенсивность клинической картины.
Классификации активно используются в практике ЛОР-врачей, чтобы лучше описать характер процесса.
Благодаря скрупулезному подходу, можно без проблем назвать заболевание так, чтобы суть понял любой врач.
Это серьезно облегчает лечение при переводе из одного отделения в другое, под присмотр нового специалиста.
Симптомы
Клиническая картина зависит от этапа развития абсцесса. Общие проявления могут быть такими:
- Интенсивный болевой синдром. Развивается спонтанно. Усиливается по мере продвижения проблемы вперед. Когда паратонзиллярный абсцесс достаточно развит, болевой синдром хорошо заметен. Не позволяет сглотнуть, мешает нормально питаться.
Дискомфорт локализуется со стороны поражения, в области одной миндалины. Интенсивность симптома растет при разговоре, смехе, напряжении.
- Сухость в горле. Развивается постепенно, по мере прогрессирования патологического процесса. Создает дополнительные неудобства, поскольку слизистая пересыхает и трескается. Появляется ощущение першения и зуда. Все заканчивается следующим симптомом.
- Тонзиллярный абсцесс проявляется кашлем. Это рефлекторный ответ на жжение и сухость. Непродуктивный, потому мокрота как таковая не отделяется. Однако, довольно мучительный, может проявлять себя приступами.
- Выделение слизи. Не мокроты. Гнойное вещество выходит из глотки, имеет желтоватый или зеленый оттенок. Резкий неприятный запах. Количество зависит от интенсивности воспаления. После самостоятельного вскрытия абсцесса, объем гноя резко возрастает.
- Расстройства сна. Ночная бессонница в системе с дневным желанием прилечь. Патологическое состояние изматывает, создает благоприятные условия для развития тревожности, неврозов.
- Абсцесс миндалин сопровождается удушьем, особенно при больших размерах гнойника. Этот признак паратонзиллярного абсцесса горла несет опасность для жизни, поскольку вызывает серьезный отек гортаноглотки, провоцирует нарушение нормального дыхания из-за механического перекрытия респираторного тракта. Особенно сильно симптом проявляется в положении лежа.
- Повышение температуры тела. Интенсивность гипертермии средняя. Показатели термометра варьируются от 38 до 39.5 градусов. Больше — гораздо реже. Состояние сохраняется, пока патологический процесс не сойдет на нет.
- Симптомы общей интоксикации организма. Головные боли, слабость, сонливость, ощущение ватности тела, тошнота, потеря аппетита.
- Спазм жевательной мускулатуры. Так называемый тризм. Сопровождается резким напряжением мышц челюстей, невозможностью жевать и даже просто нормально открыть рот, что-либо сказать. Как только состояние ослабевает, проходит и этот признак.
- Лимфаденит. Воспаление местных лимфатических узлов. Проявляется болями, дискомфортом, который ощущается при пальпации.
Патогномоничные, то есть типичные симптомы паратонзиллярного абсцесса в горле — это спазм жевательной мускулатуры, сильные боли и удушье. Они опасны и сами по себе, потому необходимо предпринимать меры как можно раньше.
При вскрытии абсцесса клинические признаки постепенно сходят на нет или резко, скачкообразно пропадают. Зависит от размеров гнойника. О таком позитивном исходе можно говорить не всегда. Это дело случая.
Диагностика
Обследование пациентов с вероятным абсцессом — это работа отоларинголога, ЛОР-врача. Задачи две — определить точный характер болезни и развившиеся осложнения. Или же оценить риски вторичных проблем.
Методик диагностики несколько:
- Устный опрос пациента. Нужно понять, какие симптомы имеют место. Это важно, потому как на начальных стадиях тонзиллярный абсцесс появляется нетипичным образом. Его легко спутать с другими расстройствами. Проводится дифференциальная диагностика.
- Сбор анамнеза. Изучение вероятной этиологии (происхождения) нарушения.
- Визуальная оценка зева. Так называемая фарингоскопия. Представляет собой простой способ диагностики расстройства. Дает четкую информацию о локализации и размерах абсцесса. Но этого все равно недостаточно.
- Чтобы понять, как гнойник влияет на окружающие ткани, насколько глубоко он затрагивает структуры глотки, проводится УЗИ шеи и рентген. В особо сложных случаях, не обойтись без МРТ или КТ. На усмотрение ведущего специалиста.
- Анализ крови общий и биохимический. Показывают интенсивность воспалительного процесса и его характер. Косвенным образом указывают на тяжесть расстройства. Используются только в качестве подспорья к основным методикам.
- Исследования слизи из горла. Для определения возбудителей и их чувствительности к препаратам.
Диагностика проводится амбулаторно или в стационаре. Зависит от тяжести патологического процесса, осложнений, общего состояния пациента.
Лечение
Терапия может быть консервативной и оперативной. Врач подбирает метод, исходя из особенностей случая. Сначала применяют медикаменты, чтобы стимулировать вскрытие абсцесса:
- Антибиотики с учетом чувствительности флоры к ним. Применяются три группы: пенициллины, макролиды и цефалоспорины. Использование тетрациклинового ряда и фторхинолонов в случае абсцесса не эффективно.
- Противовоспалительные нестероидного происхождения.
- Антисептики для полосканий.
- Жаропонижающие. Если наблюдается высокая температура. Назначаются препараты на основе ибупрофена или парацетамола. Лекарства на основе ацетилсалициловой кислоты дают массу побочных эффектов, от них лучше отказаться.
- Анальгетики. Снимают болевые ощущения. Используются медикаменты на основе метамизола натрия.
При неэффективности, когда заболевание сохраняется свыше 10-12 дней или того хуже — прогрессирует, показана хирургическая коррекция.
Радикальное лечение паратонзиллярного абсцесса заключается в дренировании гнойной полости. Абсцесс вскрывают с помощью скальпеля, устанавливается дренажная трубка, которая предотвращает слипание разреза, пока гной не выйдет полностью. Затем место разреза ушивают и обрабатывают антисептиком.
Дальнейшее лечение преследует цель не допустить рецидива абсцесса.
Прогноз
При раннем начале терапии наступает полное выздоровление без рисков дальнейшего повторения расстройства. Если же терапия запаздывает, состояние становится хроническим или создает вероятность смертельно опасных последствий.
Возможные осложнения
Среди таковых:
- Флегмона шеи. Гнойное воспаление тканей.
- Менингит.
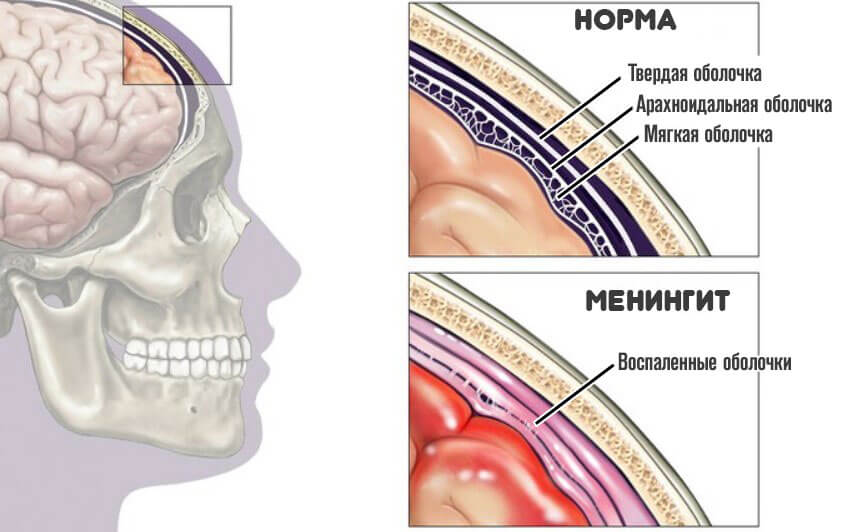
- Энцефалит.
- Абсцесс головного мозга.
- При ослабленном иммунитете, велика вероятность сепсиса. Особенно при распространенном характере патологического процесса, большом скоплении гноя.
Осложнения смертельно опасны. Превенция последствий — одна из ключевых задач лечения.
